導入・抜管時の呼吸・循環変動 毎日が急変対応のリハーサル!導入時は、気道・呼吸・循環・意識のすべてが変わる
- 掲載:2025年12月
- 文責:メディカ出版

導入総論
目の前の患者さんが突然呼びかけに反応しなくなったらどうする!?
麻酔介助業務は、急変対応スキルを磨くチャンスとして利用しよう
「○○さん! ○○さん!・・・・・・意識がない! すみません、誰かいませんか!?」
みなさんは、マネキンなどで心肺蘇生をたっぷり体験しましたね? 救急外来を除けば、こういう急変対応は頻繁に遭遇することはない、まれな事象・・・・・・と思っていませんか?
実はオペ室は特別。この急変に毎日、確実に遭遇できる環境なのです。意識清明だった麻酔導入開始から、わずか5分程度で挿管刺激に眉一つ動かさない深昏睡へと患者さんの状態が激変していくシーンに、オペナースは毎日立ち会い、その対応をリハーサルできる貴重な職種だということを知っていましたか? この機会を上手に利用することで、病院の全看護師中、「最も動ける」スタッフになれるのです。どうせなら、オペ室の中だけではなく、どこに配属されてもイザというとき活躍できるナースを目指しましょう!(4コママンガ①)

麻酔導入時は患者急変を引き起こす異常が合わせ技で起こっている!
麻酔の導入が始まると、先ほどまでフツーに会話していた意識清明な患者さんが、呼びかけに応じなくなります。すると、いびきをかくように気道閉塞が起こります。用手気道確保しないと呼吸が障害されますが、そうこうするうちに筋弛緩薬が効いてきて自発呼吸も止まります。麻酔導入薬の多くは循環抑制作用をもつため、血圧の低下もよく見かけます。
このように、気道・呼吸・循環・意識のすべての異常が合わせ技として起こるのが、麻酔導入のプロセスです。この間、麻酔科医は淡々と用手気道確保とマスク換気を始め、気管挿管などの処置を行います。この、見かけ上の導入手順にだまされることなく、麻酔科医が行っている麻酔業務の裏に隠された「急変対応のツボ」を毎回思い出し、しっかり押さえることがスキルアップにつながります。それは、麻酔科医がいない局所麻酔下手術時の急変時に適切な対応ができる自信を育むことになるのです。
麻酔科医が省略している部分を常に意識する
導入に立ち会う場合は、常に「これが病棟だったら、あるいは局所麻酔下手術時だったらどうするか」を考えましょう。意識のない患者さんに遭遇したら、人を呼び、救急カート、除細動器を集めるはずです。でも、麻酔科医にとっては「いつもの」麻酔業務を遂行するだけですので、そのような指示の言葉は出てきません。
次に、医療従事者なら気道確保して呼吸・循環を10秒以内に確認するはずですが、麻酔科医はすでにモニターがついているのでこの確認作業も省略しています。
急変対応の初動で最も重要なこの2つのポイントは、麻酔導入の際に表に出てきませんが、常に“急変患者だったらやるべきこと”を頭の中で反復し、麻酔介助のプロセスを単なる“ルーティン作業”にしないように心がけるとよいでしょう。また、麻酔科医が行う手技をよく観察することで、気道確保やマスク換気の基本知識を深められるでしょう。
急変患者対応の合言葉「サルも聴診が好き」
急変患者対応の合言葉に、福井大学の林 寛之先生が考案し総合病院国保旭中央病院の坂本 壮先生が改変した「サルも聴診が好き」があります(図1)。急変患者をみたら、①酸(さん)素、②ルート、③モニター装着、④超(ちょう)音波、⑤心(しん)電図(12誘導)、⑥ガス採血、⑦胸(きょう)部X線、をとりあえず行い、原因を見つけて対応しましょう、というものです。

ん?・・・・・・そうです。麻酔導入前に、通常①~③は終わっていますよね? 手術患者では、この準備が済んでいる分、素早く対応でき、有利なことがわかります。しかも、麻酔導入時の急変は人為的であり、投与した麻酔薬に起因することがほとんどです。
病棟の急変患者では、発見後に①~③から開始し、かつ、急変の原因を突き止め、根本治療を施さなければ改善は望めません。そこで④~⑦も重要になります。

呼吸編
手術申し込みは、外科医からの予告状と心得よ!
お宝を盗む犯行予告状をもらったら、名探偵はどうする?
名探偵モノの漫画やドラマでは、必ず怪盗から犯行予告状が届きます。「○月×日、エリザ邸の黒の宝玉をいただきに参上する」・・・・・・みたいな感じですね。それを受け取った名探偵はどうするでしょう? 盗まれるモノが置いてある建物に関する情報を集め、入念な準備をして臨みますよね?
手術申し込みは、いわば外科医からの予告状です。「○月×日Y時から、患者さんの意識を奪います。右の腎臓を盗みます。裏口の後腹膜から侵入し、所要4時間、出血400mL見込みです」・・・・・・ここまで具体的な予告状、なんてありがたいのでしょう! そこでオペナースも麻酔科医も、患者さんの病歴から合併症と治療状況、内服薬、画像所見などカルテからたくさんの情報を得て、全身麻酔や手術に必要な準備をして本番を迎えるわけです。(4コママンガ②)

そのなかでも、患者さんの意識が奪われ、自発呼吸がなくなる麻酔導入時の呼吸トラブルは何といっても低酸素血症です。準備をして適切に対応しなければ、心停止、脳障害に直結するからです。
意識消失に備えて“3つのP”を確認しよう
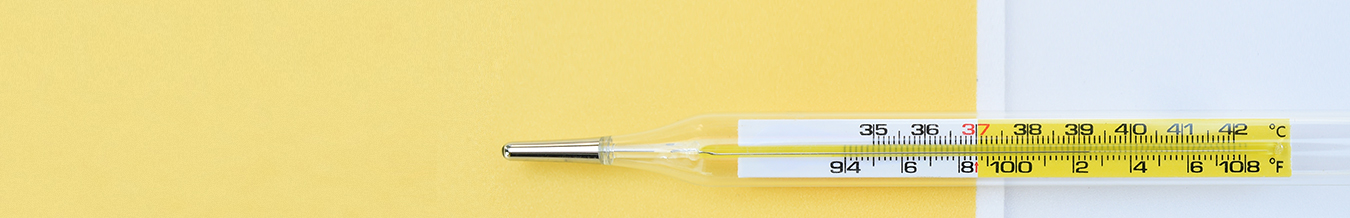
■酸素解離曲線の崖を踏み越えない!
意識消失の結果、いわゆる舌根沈下によって気道は閉塞し、呼吸が障害され、筋弛緩薬で自発呼吸は完全に停止します。換気による酸素の補充をしないと、肺胞低換気と背側の無気肺の進行などに伴い体内酸素が消費され、SpO2の低下を招きます。SpO2<90%は低酸素血症(PaO2=60 mmHg)と診断されます。酸素解離曲線の崖の始まりですので、絶対に踏み越えてはいけないラインと心得ましょう。
■“3つのP”が重要
低酸素に陥るまでの時間を少しでも長く稼ぐためには、Position(体位)、Pillow(枕=頭位)、Preoxygenation(前酸素化)の“3つのP”が重要です。
Positionでは、肥満患者さんのHELP・RAMP体位が有名で、無気肺でつぶれやすい背側肺の容量増加(予備タンク増量)が期待できます。Pillowでは、いわゆるスニッフィング(嗅ぐ)頭位で、気道の開通性が改善し、用手気道確保も容易になります。
これらの工夫により、肺の中で通常の換気に寄与しない、予備タンク部(機能的残気量といいます)にまで酸素を効率的に満たすことができるのです。
前酸素化(=脱窒素)で予備タンクまで満タンに!
麻酔導入前には患者さんに酸素マスクを当てて、100%酸素を吸ってもらいます。ほどなく、SpO2の値は100%になり、ピッ・・・・・・ピッ・・・・・・という音色も高く、あたかも酸素が100%たまったかのように思えるのですが、まったく違います! ここでだまされてはいけません(図2)。
前酸素化の目標は、脱窒素すなわち肺内の窒素を追い出すことにありますが、SpO2ではそれを判断できないのです。成人の肺容量は5~6Lあり、ここにどれだけ酸素をためておくかで、無呼吸に耐えられる時間が決まります。
肺内の酸素充填度を知るには、EtCO2波形の解析に注目します。カプノグラフィー(EtCO2波形)解析の結果、FEtO2(呼気中の酸素濃度で単位は%。EtCO2〔呼気終末CO2分圧、単位はhPaやmmHg〕と混同しないこと!)の値が肺内酸素の満タン度合を示します。FEtO2=87%なら、肺という酸素のタンクが87%満たされ、窒素が13%まで減ったことを示します。一般の成人なら、この状態でもし無呼吸となっても、6~7分間はSpO2>90%を保てるとされ、導入時の安全確保のために重要です。
前酸素化が正しく行われているか判断するには?
前酸素化は、正しく行っても3分程度かかります。マスクが浮いたりずれたりしていると、もっと時間がかかります。前酸素化がきちんとできているかのチェックポイントは3つあります。①マスクが密着し呼気でマスクが曇る、②換気バッグが膨張収縮する、③EtCO2波形が出る、です。波形が出ていない時点で、どこかに隙間がある、接続忘れや電源の問題など、そもそもモニターされていないかどうか確認できます。
え?「うちの麻酔科の先生はそんなことしてない」ですって? あるいは「マスクを密着すると患者さんが苦しがってかわいそう」?・・・・・・まあ、定期手術の患者さんは入院まで家で普通の生活を送っていた、「手術が必要な健常者」に過ぎないことがほとんどかもしれません。酸素化が十分されていなくても、入眠後に気道確保ができ、換気すれば、筋弛緩薬が効く2~3分の間に酸素を送り込めるので現実には困ることは少ないのは事実。
しかし、少なくとも正しい前酸素化とはどう行うべきかを理解し、酸素消費スピードの速い小児、予備タンクが相対的に小さい肥満、そもそも酸素化に問題がある低肺機能などのハイリスク患者さんで、きっちり実践できるようにしたいものです。(4コママンガ③)

息継ぎ=換気の良しあしを判断する方法は?
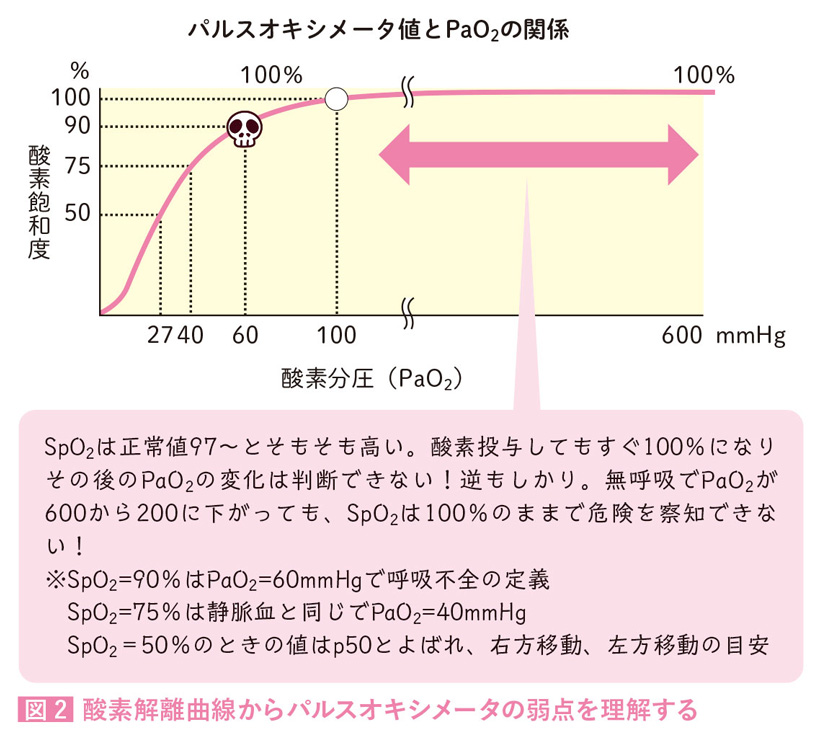
前酸素化は、万が一の無呼吸に備える保険として猶予時間を確保するものです。しかし、適切な換気(息継ぎ)が行われなければ最後は酸素を使い果たして低酸素に陥ります。麻酔科医が適切に患者さんを換気できているかどうか判断するには、やっぱりカプノグラフィーを観察します(図3)。
日本麻酔科学会の気道管理アルゴリズム1)では、V1:換気良好、V2:換気改善必要、V3:換気なし・要介入、の3つに分けています。これは、実際には気道の開通性も反映しています。プラトー相がしっかり出ているV1なら問題はありません。山が見えるだけのV2の場合、工夫が必要です。用手気道確保を見直し、気道確保の3原則であるTAM(「後屈」「下顎挙上」「開口」の3拍子が揃った状態:triple airway maneuver)ができているか観察しましょう。「片手EC法」でマスクを保持している際には、往々にして「頭部後屈」はされていても「下顎挙上」「開口」は得られていないために、気道開通性が悪いことがあります。まず、「両手法でマスクを保持する(換気は麻酔器の人工呼吸や介助者が行う)」「経口・経鼻エアウェイを挿入する」などの対応がとられます。ほかには、「逆トレンデレンブルグ(Trendelenburg)にする」「筋弛緩薬未投与なら投与、投与済みなら拮抗する」ことなどが行われますし、「とりあえず気管挿管を試みる」「声門上器具を挿入する」などの対応もありえます。
気道確保の介助は、麻酔科医に対する数少ない機械出し業務ととらえ、イザというときに迷わないよう器具のセットアップや使用法を熟知しておきましょう。
波形が出ないV3は緊急事態到来の目安
もし、カプノグラフィーの波形が出なければ、V3です。これは、有効な換気がまったくされていないため、即刻介入・改善が必要です。
ここで、SpO2にも目を配りましょう。100%から97%程度に下がってくれば、酸素の枯渇が始まるサインです。「何か必要なものはありますか?」「人を呼びましょうか?」「困難気道カートを持ってきますか?」など、緊急事態に備えることを提案しましょう。
一般には、導入直後の息こらえなどで換気がしにくくV3を呈しても、前述の工夫や筋弛緩が効果発現して改善することが多いのですが、SpO2が下がってくるなど状況が悪化するに伴い、麻酔科医は目の前の処置に集中してしまい、周囲の状況を把握しにくくなり、俯瞰的な考えができなくなりがちです。チームで患者さんを救うために、状況を伝えましょう。「SpO2=90%です!」など、状況を端的に表現しつつ(チームステップス〔TeamSTEPPS〕でいうところの「コールアウト」)、「緊急コールしますか?」「外科的気道確保の準備を行いますか?」など、周囲でサポートできることを声に出して発信しましょう。
気管挿管などの完了時は、チューブが正しく留置されたのかどうか、ビデオ喉頭鏡の画面で声門へのチューブ通過を共に見届けるとともにカプノグラフィー波形が連続7回検出されることの確認が大切です。
このように、カプノグラフィーは麻酔の導入過程できわめて重要なことが理解できたでしょうか?

麻酔導入では誤嚥トラブルも重要
イギリスで行われた気道関連合併症に関する全国調査NAP43)によれば、麻酔中の誤嚥は死亡率が50%ときわめて高いとされます。誤嚥リスクがあるのに気管挿管以外の気道確保を行った、迅速導入(rapid sequence inductionやcrash induction)すべきだったのに通常のマスク換気を併用する急速導入で行った、などが要因です。緊急手術など、絶飲食時間が不明なフルストマックの患者さんはもちろんのこと、胃や食道の術後で噴門がない、アカラシアや食道滑脱ヘルニアなどで飲食物が蓄積している、妊婦や消化器系のがんなどで消化管に閉塞機転があるような場合にハイリスクとなります。いつでも使えるように介助者の手元に吸引を準備することを心がけましょう。また、近年では胃のエコーを用いて胃内容を観察し、フルストマックの判断などを行うこともあります。
迅速導入・覚醒下挿管は呼吸・循環変化が起こりやすい
麻酔の導入方法は、大きく4つあります。①点滴が取れない小児では吸入導入(緩徐導入)、よく見かけるのが②静脈麻酔薬で眠らせ、筋弛緩薬が効くまでマスク換気をしながら待って気道確保する急速導入、③緊急手術や消化管の閉塞のためフルストマックとして扱い、嘔吐・誤嚥リスク、胃内送気回避のために静脈麻酔薬と筋弛緩薬を同時に投与して、マスク換気を実施せず速やかに挿管する迅速導入、④既知の困難気道や頸椎の不安定性がある場合に気道を表面麻酔し、鎮静程度で気管挿管を行った後に入眠させるのが覚醒/鎮静下挿管です。
【呼吸】緩徐導入は呼吸の維持が大事!
緩徐導入は、呼吸を介して吸入麻酔薬を投与します。肺胞内濃度がスムーズに上がれば、脳内の濃度も上がり、麻酔が深くなっていきます。
ここでは、マスクの密着と換気の維持がきわめて重要です。患者さんがマスクを嫌がり、体動などでマスクの気密性が失われると、隙間から室内気を吸ってしまい、麻酔薬濃度が薄まってしまいます。あるいは息を止めてしまった場合も麻酔濃度が高くなっていきません。
すると、時に患者さんはさらに活発に体動を示す興奮期に入り、抑制しないとならないほどになります。興奮期には嘔吐や喉頭痙攣発生のリスクがあるため、いかに速やかに麻酔深度を深くするか、が腕の見せ所となります。
気道確保が甘く上気道が閉塞していると、喘息が聴取されたり、tracheal tugとよばれる、吸気時に喉頭が尾側に動き、胸骨切痕部がへこむ様子が観察できます。同時に胸郭と腹部が逆の動きをするシーソー呼吸も認めます。「マスクのフチを押さえる」「口腔エアウェイを準備する」「タオルで枕の高さを変える」「頭部の保持や体幹の抑制」など、導入時にはさまざまなサポートが求められることがあります。
【循環】迅速導入は一発勝負!
迅速導入(rapid sequence induction;RSI)では誤嚥リスク回避のために、あえてマスク換気を行わず、入眠後にタイミングを見計らって挿管を行います。息継ぎの役割を果たすマスク換気が行えないぶん、前酸素化の役割が重要です。万が一、気管挿管に手間取りSpO2が低下していけば、実施するはずのなかったマスク換気をやむをえず行う必要性が生じるからです。RSIでは、万が一の胃内容逆流に備えて、吸引管をいつでも使えるように準備しておきましょう。
短時間で入眠させ、筋弛緩を得る必要があるため、薬の投与量などもイチかバチか、効かないよりは効いたほうがまし、と少し多めになりがちです。また、オピオイドが効くか効かないかのうちに気管挿管の刺激が加わるので、入眠後の血圧低下と、挿管後の血圧・心拍数上昇など大きな変化が起こる可能性があります。虚血性心疾患などがあると、このストレスで心電図のST変化や不整脈などが出現するリスクもあります。
「喉押して!」にはいろんなパターンがある
■迅速導入時:“セリック手技”で輪状軟骨を圧迫
迅速導入のとき、麻酔科医から「喉押して」といわれることがあり、これは“セリック手技(Sellick maneuver)”とよばれます(図4)。その意図は、輪状軟骨を30 N(≒3 kg)の力で圧迫することで、その背側にある食道を圧迫閉塞し、逆流を防ごう、というもの。ただし、押すタイミングを見誤るとかえって嘔吐反射を引き起こすことがあるので、麻酔科医の指示のもと実施しましょう。
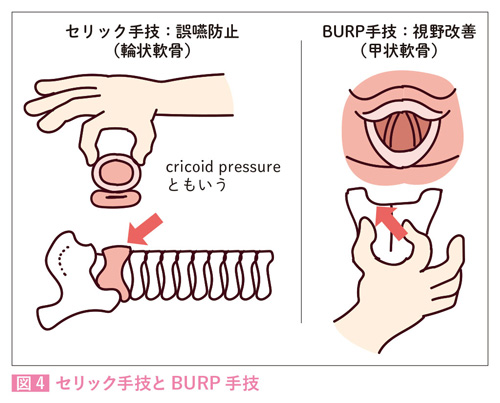
なおMRI解析の結果、「セリック手技を行っても食道はつぶれず、むしろ横にずれてしまうのでは?」という報告もあり4)、近ごろは麻酔科医もセリック手技を行う派と行わない派に二分しています。
■通常の麻酔導入時:“BURP”で甲状軟骨を圧迫
ところで、通常の麻酔導入でも「喉押して」といわれることがあります。こちらは声門を見やすくするための処置で、甲状軟骨を背側(backward)、上方(upward)、右方(rightward)に圧排(pressure)するため、“BURP(バープ)手技”といわれます(図4)。昨今はビデオ喉頭鏡の普及で喉頭視認性が改善しており、昔よりBURP手技をする機会は減っています。
さて、皆さんは甲状軟骨と輪状軟骨を正しく見分け、適切な力で圧迫できますか?

循環編
導入時の循環変化は麻酔のうまい/下手の分かれ目か?
心停止はまれでも、循環変動は日常茶飯事
■いつも心停止イベント発生時の対応を想起し、イザというとき動けるオペナースに!
静脈麻酔薬により循環抑制は起こりますが、通常は心停止にはなりません。したがって、胸骨圧迫を行うことはまずありませんし、パッドの装着や除細動、アドレナリン投与などもありません。その代わりに低い血圧に対してエフェドリンやフェニレフリンのボーラスなどで対応しています。これらも、「今日は胸骨圧迫してないけど、心静止、無脈性電気活動(pulseless electrical activity;PEA)なら、まず胸骨圧迫+アドレナリン、心室細動や脈なし心室頻拍なら、まず電気ショックをするはず・・・・・・」といった、ACLS(二次心肺蘇生法:advanced cardiac life support)で学ぶ初期対応を必ず想起し、日々反芻を行うことで、本当の心停止イベント発生時に、頭で考えるより素早く体が動くスタッフへと成長していけるのです。
■ジェットコースターのような血圧低下・上昇が起こるのが麻酔導入時
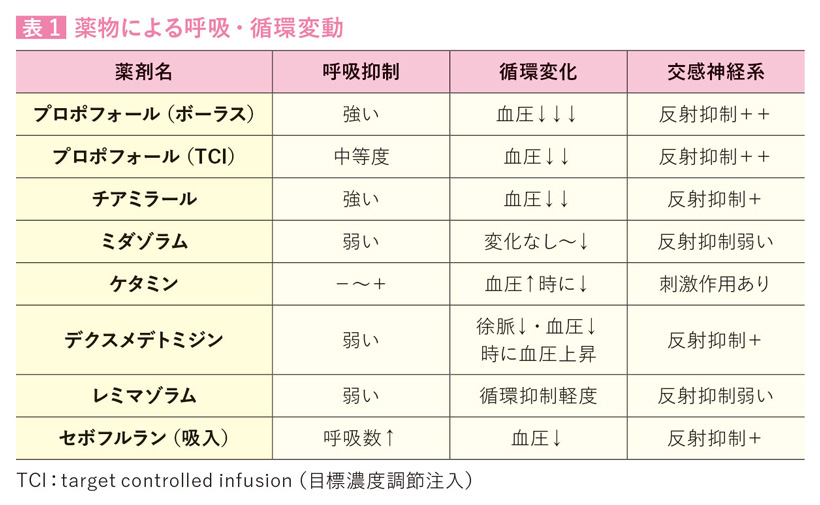
導入時の循環変動は、使用した麻酔導入薬の種類と量のほか、患者さんの状態でも変わります。表1に目安を示します。脱水、心機能低下、高齢者などでは、血圧低下はより顕著となります。
一方、喉頭展開や気管挿管はストレスの大きい処置ですので、適切に表面麻酔やオピオイドを使用していなければ交感神経系の刺激となり、反射性に高度の血圧上昇を招きます。
このように、血圧の低下・上昇の乱高下がジェットコースターのように起こりうるのが麻酔導入です。表1に単体利用時の呼吸・循環変化を示します。一般には麻酔導入ではこの欠点を補うように昇圧薬やオピオイドを適宜併用していますので、麻酔科医が何をどう使っているかによりバイタルサインの変動は異なります。ただし、呼吸については、自発呼吸を賦活させるような薬剤はなく、吸入麻酔薬での導入初期を除けば、呼吸はほとんどの場合で抑制され、オピオイド併用で顕著となります。

引用・参考文献
- 日本麻酔科学会.日本麻酔科学会気道管理ガイドライン2014(日本語訳):より安全な麻酔導入のために.2015年3月制定(2015年4月改訂).https://anesth.or.jp/files/pdf/20150427-2guidelin.pdf(2024年11月閲覧)
- Chrimes, N. et al. Preventing unrecognised oesophageal intubation:a consensus guideline from the Project for Universal Management of Airways and international airway societies. Anaesthesia. 77(12), 2022, 1395—415.
- Cook, TM. et al. Major complications of airway management in the UK:results of the Fourth National Audit Project of the Royal College of Anaesthetists and the Difficult Airway Society. Part 1:anaesthesia. Br J Anaesth. 106(5), 2011, 617—31.
- Rice, MJ. et al. Cricoid pressure results in compression of the postcricoid hypopharynx:the esophageal position is irrelevant. Anesth Analg. 109(5), 2009, 1546—52.
提供元:OPE nursing 2025 vol.40 no.2
関連商品
関連商品はありません。