人工呼吸器管理と人工呼吸器関連肺炎の基礎知識
- 掲載:2023年06月
- 文責:メディカ出版


- 人工呼吸器は人間の呼吸とは異なり、陽圧を用いて呼吸を補助する。
- 酸素化はFiO2とPEEP、二酸化炭素濃度は一回換気量と換気回数によって規定される。
- 人工呼吸器は自発呼吸の補助、酸素化の改善、心臓の仕事量軽減をもたらす。
- 人工呼吸器は使用するデメリットも多く存在する。
- VAPの起炎菌で頻度が高いものとして、黄色ブドウ球菌、緑膿菌があげられる。
- VAPは患者の予後だけでなく、ICU滞在期間、入院期間、医療費にも大きな影響がある。
- VAPには明確な診断基準が存在せず、総合的な判断を要する。
人工呼吸器の仕組み ~生理的な呼吸との違いを理解する~
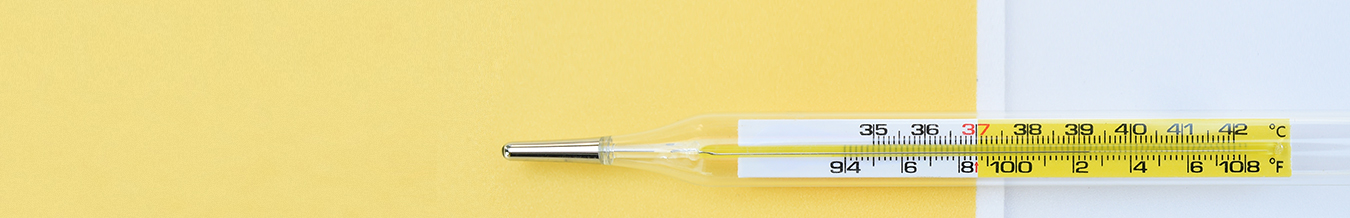
人工呼吸器は「人間の呼吸をそっくり肩代わりする素敵な機械」、そんなイメージはないだろうか。実は人工呼吸器と人間の呼吸には根本的な違いがある。私たちは息を吸う際、 図1 のように呼吸筋を使って肺の周りの空間を押し広げ、肺に陰圧を作り出している。空気は圧の低い方向に移動するため、結果として大気から肺に空気が流れむことになる。これは採血をイメージすると分かりやすい。シリンジを引くことで内部に陰圧を作り出し、血液がシリンジ内に流入する仕組みと同じである。
一方、人工呼吸器は気道に陽圧をかけることで空気を送り込む。私たちの「陰圧で空気を引き込む呼吸」とは異なり、「陽圧で空気を押し込む」イメージである。この陽圧換気こそが人工呼吸器の最大の特徴であり、人間の呼吸にない作用をもたらす。
換気モードと基本的な呼吸器設定
人間は呼吸をすることで酸素を取り込み、二酸化炭素を排出する。では人工呼吸器は、どうやって酸素を取り込む量や二酸化炭素を排出する量を決めているのだろうか。これらを規定するものが換気モードと呼吸器設定である。
換気モードについては、導入時に選択されることの多いA/C(assist control)モードを例にあげて説明する。このモードは、患者の吸気を感知して送気を行う「補助としての機能」と、機械的に決められた回数の送気を行う「強制換気の機能」の両方を併せ持つ。たとえば呼吸回数を15回/分に設定した場合、4秒間患者に自発呼吸がなければ強制的にガスの送気が行われる。つまり無呼吸の患者においては、機械により設定された回数の強制換気のみが行われることになる。
反対に自発呼吸が設定回数よりも多い場合は、人工呼吸器は補助換気の役割のみ果たすこととなる。つまり、最低限の呼吸回数は確保しつつ、自発呼吸に対する補助も併せて行うのがA/Cモードであり、呼吸状態が不安定な導入時に用いられることが多い。
呼吸器設定に関して、酸素化は吸入酸素濃度(FiO2)と呼気終末陽圧(positive end expiratorypressure, PEEP)、二酸化炭素濃度は一回換気量と換気回数が規定している。つまり、目の前の患者の酸素化を改善させたければFiO2かPEEPを増加させ、二酸化炭素濃度を低下させたい場合は一回換気量か換気回数を増加させればよい。
人工呼吸器には複雑な設定がさまざまあるように思えるが、簡単にいってしまえば、「どのくらいの酸素濃度を」「何回」「どのくらいの量(または圧)」吸うのかを決めているのである。
人工呼吸器ができること
人工呼吸器の適応としては、不十分な自発呼吸をサポートする役割、酸素化の改善が主なものとしてあげられる1。また、陽圧換気は循環動態にも影響し、結果として心臓仕事量の低下をもたらす。
換気のサポート
患者の自発呼吸が弱く二酸化炭素が体内にたまってしまう場合、または自発呼吸がまったくみられない患者においては、酸素を流すだけでは解決せず、機械による換気のサポートが不可欠となる。前述のA/Cモードでは、無呼吸の場合も、自発呼吸が残った患者においても換気のサポートが可能である。
酸素化の改善
人工呼吸器は酸素化の改善にも大きく役立つ。たとえば肺炎を発症した場合、炎症で染み出した水によって肺は重くなり、膨らみにくい状態になる。すると、普段は酸素を取り込んでいた肺胞の一部が、肺が最も小さくなる「息の吐き終わり」に潰れてしまう現象が起こる。潰れた肺胞は酸素を取り込めないため、酸素濃度をいくら増やしても効果は得られない。
ところが、人工呼吸器が気道に陽圧をかけ続けることで、吐き終わりに潰れていた肺胞を広げ、酸素を取り込める肺胞の数を増やすことができる。それにより、酸素投与で改善がなかった酸素化を大きく改善することができる。
心臓仕事量の軽減
私たちが呼吸する際、肺や心臓周囲の空間は陰圧となるが、人工呼吸器を用いた場合、その圧は上昇して陽圧となる。通常の呼吸であれば、全身の血液はこの空間の陰圧に引っ張られて心臓に戻るが、これが陽圧になることで心臓に戻る血液量が減少する。また、心臓周囲の圧が上昇することで心臓は収縮しやすくなる。心臓の周りの圧が陰圧の場合、心臓はその圧に逆らう方向に収縮しなければならないからだ。要するに、陽圧換気は心臓に戻ってくる血液量を減少させ、心臓の収縮には有利に働くことになる。これはうっ血性心不全などで大きな効果をもたらす。
人工呼吸器のデメリット
人工呼吸器にはデメリットも存在する。人工呼吸器を使用することで、人工呼吸器関連肺障害(ventilator‒associated lung injury, VALI)が起こり、死亡率が上昇することが示されている2。VALIは肺が過度に膨らまされたことによる気胸や縦隔気腫だけでなく、肺の過膨張がなくても肺胞が虚脱と膨張を繰り返すことで起こる機序も存在するといわれる。つまり換気量を小さく設定しても、VALI は起こりうるということだ。
ほかにも人工呼吸器を使用する際に使用される鎮静薬の副作用、および陽圧をかけることによる循環動態の悪化3や、後述する人工呼吸器関連肺炎(ventilator‒associated pneumonia, VAP) など、人工呼吸器のデメリットは複数存在する。
人工呼吸器は時に救命に必須だが、体に及ぼす侵襲は大きく、数多くの負の側面が存在することを認識しておく必要がある。
人工呼吸器関連肺炎
VAPの疫学
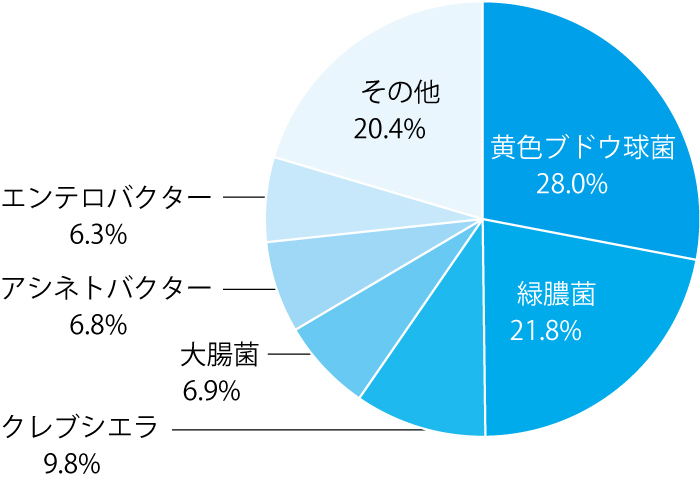
VAP は挿管患者に起こる感染症として最も多く、人工呼吸器を使用している患者の9~27%に起こるとされる4。起炎菌は発症する時期によって異なり、挿管後4日以内に発症した場合は耐性傾向の少ないインフルエンザ桿菌、肺炎球菌、メチシリン感性の黄色ブドウ球菌(methicillin‒susceptible Staphylococcus aureus,MSSA)が起炎菌として多く、5日以降に発症する場合は、病院感染で問題となりやすい緑膿菌、アシネトバクター、メチシリン耐性の黄色ブドウ球菌(methicillin‒resistant Staphylococcus aureus, MRSA)などが原因として多くなる5。米国の報告6から起炎菌の頻度を図2に示すが、黄色ブドウ球菌と緑膿菌の頻度が高いことが分かる7。
VAPのインパクト(死亡率、医療費)
VAPの死亡率は約13%とされており、特に術後患者や重症患者で高かったと報告されている8。また、米国のガイドラインによるとVAPを発症した場合、人工呼吸器離脱までの期間が7.6~11.5日、入院期間が11.5~13.1日延長し、1人あたり4万ドル多く医療費を要したとしている9。
日本でもVAPの発症によって238万円多く医療費を要したとの報告があり、死亡率以外にも患者の身体的負担、また経済的にもインパクトが大きいことが分かる10。
VAPの診断の難しさ
VAPの診断は非常に難しい。その理由の一つとしてVAPには明確な診断基準が存在しないことがあげられる。米国のガイドラインでも、VAPの臨床診断は肺野の陰影、発熱、喀痰の膿性化、白血球数上昇、酸素化低下などを指標に行うとしており、曖昧な記載となっている9。
2つ目の理由として人工呼吸器を使用する患者では、発熱、低酸素などVAPに類似した症状がたびたび起こりうることがあげられる。挿管患者では中心静脈カテーテル、尿バルーンなどさまざまなデバイスが使用されており、その結果起こるカテーテル感染、尿路感染症も発熱の原因となる。低酸素、肺の陰影に関しても、喀痰の垂れ込みによる無気肺、体液量過剰による肺水腫などで起こり、たびたびVAPと鑑別を要する。
要するに、挿管患者ではVAPの症状を起こすほかの病態が多く存在し、これも診断を難しくする要因の一つとなっている。実際、VAPにおける診断特性を調べた報告では、発熱、喀痰の膿性化、肺陰影の特異度はいずれも高くなく、該当する所見があってもVAPとは言い切れないことが分かる11。
3つ目は痰の培養で発育した菌体が実際に感染を起こしている起炎菌か、そこにいただけの定着菌か、区別を要する点にある。私たちの痰は無菌ではなく、挿管患者ではチューブに定着する菌体もいるため、痰の培養で菌体が発育すること自体は病的ではない。そのため、痰培養で菌が発育した場合、まずは本当に肺炎を疑う状況なのかを確認する必要がある12。
たとえば、痰培養でMRSA が発育した場合も、発熱は長く続く一方で呼吸状態は非常に安定している。こういった状況においてはVAPの可能性は低く、MRSAは単にチューブに定着していただけの可能性が高い。MRSAが起炎菌であった場合、治療もしていない状態で、数日バイタルサインも呼吸状態も横ばいであることは少ないからである。また、肺炎を疑う状況においては、筆者は喀痰のグラム染色を重視している。感染症は通常、1種類の菌体が原因となるため、グラム染色で単一菌の増殖がない場合は培養で発育しても、単なる定着を見ている可能性があると考える。
VAPの診断においては複数の所見を正しく解釈し、総合的な判断をすることが必要となる。これは特別な思考過程を必要とするわけではなく、患者背景、感染臓器、起炎菌を意識した感染症診療の基本に立ち返ることが重要である。
【 引用・参考文献 】
| 1. | Laghi, F, et al. Indications for mechanical ventilation. Principles and Practice of Mechanical Ventilation. 3rd ed. Tobin, MJ(ed). New York,McGraw Hill, 2013, 1472p. |
| 2. | Slutsky, AS. et al. Ventilator‒induced lung injury. N Engl J Med. 369(22), 2013, 2126‒36. |
| 3. | Vargas, M. et al. PEEP Role in ICU and Operating Room:From Pathophysiology to Clinical Practice. ScientificWorldJournal. 2014, 2014, 852356. |
| 4. | Kalanuria, AA. et al. Ventilator‒associated pneumonia in the ICU. Crit Care. 18(2), 2014, 208. |
| 5. | Hunter, JD. Ventilator associated pneumonia. BMJ. 344, 2012, e3325. |
| 6. | David, J. et al. Microbiology of Ventilator‒Associated Pneumonia Compared With That of Hospital‒Acquired Pneumonia, Infect Control Hosp Epidemiol. 2007;28(7), 2007, 825‒31. |
| 7. | Jones, RN. Microbial Etiologies of Hospital‒Acquired Bacterial Pneumonia and Ventilator‒Associated Bacterial Pneumonia. Clin Infect Dis. 51(S1), 2010, S81‒7. |
| 8. | Melsen, WG. et al. Attributable mortality of ventilator‒associated pneumonia:a meta‒analysis of individual patient data from randomised prevention studies. Lancet Infect Dis. 13(8), 2013, 665‒71. |
| 9. | Kalil, AC. et al. Management of Adults With Hospital‒acquired and Ventilator‒associated Pneumonia:2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society. Clin Infect Dis. 63(5), 2016, e61‒e111. |
| 10. | 中村ゆかりほか.人工呼吸器関連感染症にかかる追加コストに関する検討.日本環境感染学会誌.34(3),2019,206‒9. |
| 11. | Fernando, SM. et al. Diagnosis of ventilator‒associated pneumonia in critically ill adult patients―a systematic review and meta‒analysis, Intensive Care Med. 46(6), 2020, 1170‒9. |
| 12. | David Schlossberg.岩田健太郎監訳.シュロスバーグの臨床感染症学.東京,メディカル・サイエンス・インターナショナル,2018,179‒83. |
提供元:INFECTION CONTROL 2021 vol.30 no.8
(メディカ出版)
関連商品
関連商品はありません。
関連記事
関連記事はありません。
新着一覧

第62回 人工呼吸の安全セミナー開催案内「人工呼吸器等の基本的知識習得のために」
セミナー情報
第51回日本集中治療医学会学術集会 教育セミナー(ランチョン)45「重症患者の眠りを考えよう!」ご報告
セミナー情報
IMIオンラインセミナー「PDE®-GEN3を使用した乳癌センチネルリンパ節生検の手技と乳癌腋窩手術の最新情報」ご報告 及びオンデマンド配信のご案内
特別企画
令和6年度診療報酬改定の概要について①
ユーザーの声
瞳孔記録計NPi-200「NPiによって早期発見・早期治療介入できた症例」
社会医療法人警和会 大阪警察病院
看護師 仁科 典子さま、林 実美さま、前田 綾さま
特別企画 
新人看護師さんの教育研修にお役立てください「体温管理テキストブック」のご紹介
イベントスケジュール
保守点検技術講習会スケジュール
現在開催の予定はございません
展示会・セミナースケジュール
第34回日本臨床工学会
2024年5月18日 ~ 5月19日
フェニックス・プラザ/ザ・グランユアーズフクイ/福井県織協ビル
日本蛍光ガイド手術研究会第7回学術集会
2024年5月31日 ~ 6月1日
札幌プリンスホテル 国際館パミール
日本麻酔科学会第71回学術集会
2024年6月6日 ~ 6月8日
神戸国際展示場
第46回日本呼吸療法医学会学術集会
2024年6月28日 ~ 6月29日
美味求真の宿 天童ホテル/緑の迎賓館 アンジェリーナ/天童市市民プラザ
第7回気道管理学会学術集会
2024年7月6日
札幌医科大学 教育講義棟