TTM2後のPCAS戦略“TTM/TTM2 Trialの誤解を解く”
- 掲載:2022年03月
- 文責:クリティカル・ケア部

昨年6月にTTM2 Trialの結果が発表され、弊社ではその後9月に開催された第24回日本脳低温療法・体温管理学会学術集会にて、TTM2 Trialの主任研究者のNiklas Nielsen先生による特別講演「TTM2トライアル、結果と洞察」を共催させていただきました。その特別講演の座長を務められた香川大学・黒田泰弘先生がTTM2 Trialの結果をどう捉え、今後の心拍再開後ケアにおける体温管理療法にどう取り組んでいくべきかを纏められ、寄稿いただきましたのでご案内申し上げます。
| 黒田 泰弘(くろだ やすひろ)先生 ご略歴 | |
|---|---|

|
|
| [ 経 歴 ] |

|
| 1959年: 兵庫県姫路市生 | |
| 1978年: 兵庫県立姫路西高校卒(チューバ吹いてました) | |
| 1984年: 山口大学医学部医学科卒(ボート部で年7ヶ月合宿していました) | |
| 1988年: 山口大学大学院修了(武下浩先生 麻薬の脳代謝への影響を検討してました) | |
| 1988年: 小倉記念病院麻酔科(心臓外科術後の脳障害の研究してました) | |
| 1990年: Glasgow大学脳外科(Ross Bullock先生 ラットで急性硬膜下血腫を作ってました) | |
| 2000年: 徳島大学医学部附属病院救急部助教授 | |
| 2009年: 香川大学医学部救急災害医学教授 | |
|
|
|
|
[ 専 門 ]
神経集中治療
日本蘇生協議会 ガイドライン編集委員 |
|
TTM/TTM2 Trialの結果から、日常業務において「PCAS患者は冷やさず常温でよい、あるいは発熱時解熱薬を使用するだけでよい」、とするのは危険です。その理由を昨年の動きから解説します。
前史:ヨーロッパの蘇生後ケアのガイドライン
まず、ヨーロッパ蘇生協議会およびヨーロッパ集中治療医学会による蘇生後ケアのガイドラインが2021年3月25日に公開されています(Nolan JP, et al. Int Care Med. 2021 1) 。ここでは、院外・院内心停止ともに心拍再開後昏睡患者には全ての心停止リズムに対して32~36℃の間の一定体温でのTTM(体温管理療法)を少なくとも24時間施行することを推奨しています。さらに昏睡が持続する場合は自己心拍再開後72時間まで<37.7℃で維持することが推奨されています。
このガイドラインではTTMの適応が院外・院内心停止を含めて全ての心停止リズムに拡大されています。その根拠はHYPERION Trial(34℃ 24時間 vs. 37℃ 24時間、PEA/Asystole(Lascarrou JB, et al. N Engl J Med. 2019 2)であり、院外心停止(約70%) 、院内心停止(約30%)を含む全例PEA/Asystoleに対して、34℃群が神経学的転帰良好での生存例が有意に多かったとの結果によります。また、37.7℃以上の発熱を避けるプロトコルは、TTM2 Trial(Dankiewicz J, et al. N Engl J Med. 2021 3) と一致させています。
TTM2 Trial
注目のTTM2 Trial(NCT02908308 4)は2021年6月17日朝5時(日本時間)に発表されました 3。ここでは院外心停止の心拍再開後昏睡患者に対する33℃ 24時間と発熱(≧37.8℃)是正(結果として37.5℃)24時間の2つのTTMを比較しています(VF/VT 約70%)。結果は主解析およびサブグループ解析も含め死亡率、神経学的転帰に有意差はなかったと報告しています。
TTM2 Trial結果は同一著者グループのTTM Trial(33℃ 24時間 vs. 36℃ 24時間、VF/VT 80%(Nielsen N, et al. N Engl J Med.2013 5)結果を高い精度で追認したことになります。したがってTTM2 Trialの患者コホートはTTM Trialに類似しています。Niklas Nielsen教授は「37.5℃の発熱防止でよいことがやはり確認された。低体温にした方が良い症例もあるのかもしれないがエビデンスがないのだ」と昨年の第24回日本脳低温療法・体温管理学会の特別講演でも述べていました。
国際蘇生連絡委員会のTTM に関する国際コンセンサス(ドラフト版)
TTM2 Trialを受けた国際蘇生連絡委員会のTTMに関する国際コンセンサス(ドラフト版)6は2021年8月末に公開されています。内容は、成人心拍再開後昏睡患者には目標体温を37.5℃とする積極的発熱防止(actively preventing fever : APF)を提案し(推奨ではない!)、昏睡が継続する場合には少なくとも72時間のAPFを提案しています。この国際コンセンサスでは、32~34℃がよい症例もあるかもしれないがデータがない、つまりremains uncertainという文面を残しています。かなり議論があったことが記されています。ただPublic commentを募集し、多くの意見が寄せられたもののfinal versionにはなっていません(2022年1月時点)。まだまとまらないのかもしれません。
この国際コンセンサスの最大の特徴は、TTMの推奨レベルが「推奨する」から「提案する」に後退したこと、およびTTMではなくAPFという表現に後退したことです。TTMは目標体温を設定し体温管理デバイスを使用してそこでがっちり体温を維持する意味ですが、もう一方のAPFは目標体温を設定して、それを超えると解熱薬の使用という意味なので、かなり弱い表現です。
私は、こんなコンセンサス出したら多くの医師が体温管理を放棄し、その結果神経学的転帰がさらに悪化する可能性がある(後述)ので推奨文は再考するべきだと思いました。その旨はPublic commentとして記載されています。
ヨーロッパの蘇生後体温管理のガイドライン2022
最近(2022年1月28日)、ヨーロッパ蘇生協議会およびヨーロッパ集中治療医学会による蘇生後体温管理のガイドラインが公開されました(Sandroni C, et al. Int Care Med. 2022 7) 。それによれば、心停止後昏睡患者には少なくとも72時間中心温の継続的なモニタリングとAPF(体温<37.7℃)を推奨しています。発熱予防は解熱剤を使用し、これで不十分な場合は目標温度を37. 5℃に設定した冷却装置を使用するとしています。
やはり最初からTTMと言わずAPFとしている訳です。心停止後の32~36℃の温度管理や早期冷却は、それを推奨あるいは反対するエビデンスが不十分であるという記載のみです。
心停止後に対する治療研究はExplanatory trialがよい?
ランダム化比較対照試験は、患者の組入基準が厳格で患者層が均一なExplanatory trialsと、組入基準が緩和され患者層の異質性が大きい(=リアルワールド)Pragmatic trialsに分けることができます。低体温療法が有効としたHACA Trial(32~34℃ 24時間 vs. no cooling、VF/VT(Holzer, N Engl J Med. 2002 8)およびBERNARD Trial(33℃ 12時間 vs. no cooling、VF/VT(Bernard SA, et al. N Engl J Med. 2002 9)はVF/VT対象、HYPERION Trialはnon shockable対象に絞ったExplanatory trialです。一方、低体温療法を無効としたTTM/TTM2 Trialはリアルワールドを想定したPragmatic trialといえます。
PCASに対するTTMの効果が分かれるのは病態の不均一性(重症度の混在)が把握されていない(Harhay MO, et al. Int Care Med. 2020 10) ことによると思います。あるいは把握できなかったことによると言ってよいかもしれません。また、TTM/TTM2 Trialの意味するところはPCAS全体に対して一様にTTMを行うことでは転帰の改善につながらないということです。心停止後に対する治療研究はPragmatic trial ではなく重症度を絞ったExplanatory trialが効果を出しやすいということでもあります。では重症度は各研究で異なるのでしょうか?
TTM2 Trialの患者の重症度は日本の患者と比べて軽い?
TTM2 TrialおよびTTM Trial 5の対象患者は昏睡(この定義も一定しません)といっても、全例心原性で、bystander CPR、shockable rhythmが7~8割です。一方、日本ではこれらはそれぞれ7割、5割、5割、程度です(Nishikimi M, et al. Crit Care Med. 2021 11) 。この数字からはTTM2患者の重症度は日本のPCASでTTMされる患者のそれよりも低い可能性が想定されます。重症度が異なることは国ごとに心停止患者の転帰が異なる(=北欧に比して日本の転帰良好率は低い (Kiguchi T, et al. Resuscitation. 2020 12)) ことからもうなずけます。
だとするとPCAS 全体にTTMが効かないとするのは早計であり、もっと重症度を含めて患者を層別化すれば低体温療法が有効なサブグループがあるのではということになります。
特定の重症度を選べばTTMは有効かも?
現在「何かしらのパラメータで患者を層別化すれば特定の重症度の患者では低体温療法が有効かも」ということを間接的に示すデータがあります。ピッツバーグのデータでは、脳浮腫やhighly malignant EEG例(抑制背景、抑制背景+周期性発射、バーストサプレッション、バーストサプレッション+発射)を除外した上でFOURスコアおよびSOFAスコアで層別化すると33℃が有効な群があるとの観察研究があります(Callaway CW, et al. JAMA Netw Open. 2020 13)。
また、日本のデータではVF/VT、ROSCまでの時間、乳酸値、pH、GCS M scoreなどの全身パラメータで低体温療法が有効な患者層を層別化11していますし、さらに乳酸値単独でも低体温療法が有効な患者層を層別化しているものもあります(Okazaki T et al. Ann Intensive Care. 2019 14)。したがって「TTM/TTM2 Trialに比してより重症例であり、かつ最重症ではない症例を選べば低体温療法の方が神経学的転帰良好と関連しているのではないか」ということです。この議論が上記した国際蘇生連絡委員会のTTM に関する国際コンセンサス 6に反映され32~34℃の文書がかろうじて残ったと私は思っています。
今後の層別化の方向は?
考えることはいろいろあります。軽症で効かない低体温療法がより重症で効くのでしょうか?日米の層別化解析データはレジストリ研究であり、バイアスもあります。今後のランダム化比較対照試験では層別化が必要です。さらに層別化は本来、全身パラメータよりも、Multimodal Neuro Monitoring(持続脳波、神経学的瞳孔指数:NPi、脳内酸素飽和度、CTなど)を用い、脳障害の程度を評価して施行した方が正確だと思います。以上から、上記した国際蘇生連絡委員会のTTM に関する国際コンセンサス6に対しては、「脳障害の程度で層別化された患者に対してHigh Quality TTMを行う今後の研究がこの課題の解明に役立つ」という文言を追加せよとcommentしました。ではHigh Quality TTMとは何でしょうか?
High Quality TTM
High Quality TTMは、TTM迅速導入、コア体温持続測定、シバリング防止、鎮痛鎮静筋弛緩薬使用、維持期の厳格体温管理、緩徐復温、TTM後発熱管理などを意味し、TTMの副作用減少と二次性脳障害防止を意図した概念です(Taccone FS, et al. Crit Care. 2020 15)。いままでのガイドラインの根拠になったランダム化比較対照試験でも上記概念は徹底されていないという危機感から発表されたと思います。
実は、TTM2 TrialはTTM Trialより目標達成時間は短縮しているが低体温までの達成時間はさほど短くはありません。循環器合併症も有意に多く、したがってhigh qualityとは言い難いです。これはプロトコルの厳しさによります。一方、TTH48 Trial(33℃24時間 vs. 33℃48時間、VF/VT 91%)(Kirkegaard H, et al. JAMA. 2017 16)は転帰良好率が高く、TTMの迅速導入、維持期の体温管理が比較的厳格であることに注目したいです。
ところで、上記した国際蘇生連絡委員会のTTM に関する国際コンセンサス6には、TTMにおいてフィードバック機構を用いた体温管理デバイスの使用がはじめて提案されています。これはTTMではなくてATFを提案したこととはちぐはぐな印象です。ただ、デバイスを使用して厳格に体温管理することは合併症の防止にもつながります。
また、デバイスを使用した迅速な目標体温達成は重要です。基礎研究では低体温療法の脳保護効果は導入が遅れるとキャンセルされます(Arrich J, et al. Resuscitation. 2021 17)。導入に苦労してなんとかやっと冷えたというのは、冷やさなかったのと同じということです。今後のランダム化比較対照試験ではインフォームドコンセントは後で取得するようにして(倫理委員会の承認が必要ですが)、症例登録ランダム化後すぐ冷やすデザインにより目標体温達成時間を短くすることが重要です。
TTM/TTM2 Trialの世界的悪影響と日本の現実
現在TTM2 Trialの結果を受けて欧州ではATF化がさらに進んでいると聞きます。ただ、リアルワールドの定義は決まっておらず研究ごとに異なります、欧州からみるとTTM/TTM2 Trial対象患者はリアルワールドですが、日米からみると目の前の症例は昏睡で同じにみえてもっと重症かもしれないということです。
2013年のTTM Trialの後、目標体温を上昇させることで転帰が悪くなったと、北米(Khera R, et al. Circ Cardiovasc Qual Outcomes. 2018 18、Johnson NJ, et al. Crit Care Med. 2020 19)とANZIC(Bray JE, et al. Resuscitation. 2017 20、Salter R, et al. Crit Care Med. 2018 21)から複数の報告(Minini A, et al. Brain Sci. 2021 22)があったことを忘れてはいけません(欧州では報告なし)。その意味ではみなさんの施設で従来のTTMプロトコルを変更しないことを勧めますし、設定体温に関わらず体温調節デバイスを使用した厳格なTTMにより副作用を減らすことが重要と考えます。
まとめ
心拍再開後昏睡状態に対する体温管理療法では以下が重要です。
- 目標体温にかかわらず体温管理デバイスを使用する
- 早期冷却達成(<4時間)を行う(冷却が遅くなると冷やさないのと同じ)
- 低体温療法(例33℃)を施行する
- 従来のプロトコルを変更しない。発熱はコントロールする
- 目標体温の高値化は転帰不良につながる
- VF/VT、ROSCまでの時間、乳酸値、pH、GCS M scoreなどの全身パラメータで層別化する
- 今後は脳パラメータ(脳波など)で層別化する
- TTMは体温管理デバイスを使用し、有害の程度を軽くする
【 参考文献 】
| 1. | Nolan JP, Sandroni C, Böttiger BW, et al. European Resuscitation Council and European Society of Intensive Care Medicine guidelines 2021: post-resuscitation care. Intensive Care Med. 2021;47(4):369-421. doi:10.1007/s00134-021-06368-4 |
| 2. | Lascarrou JB, Merdji H, et al.; CRICS-TRIGGERSEP Group. Targeted Temperature Management for Cardiac Arrest with Nonshockable Rhythm. N Engl J Med. 2019 Dec 12;381(24):2327-2337. doi: 10.1056/NEJMoa1906661. Epub 2019 Oct 2. PMID: 31577396. |
| 3. | Dankiewicz J, Cronberg T, et al.; TTM2 Trial Investigators. Hypothermia versus Normothermia after Out-of-Hospital Cardiac Arrest. N Engl J Med. 2021 Jun 17;384(24):2283-2294. doi: 10.1056/NEJMoa2100591. PMID: 34133859. |
| 4. | Targeted Hypothermia Versus Targeted Normothermia After Out-of-hospital Cardiac Arrest (TTM-2) https://clinicaltrials.gov/ct2/show/NCT02908308 |
| 5. | Nielsen N, Wetterslev J, et al.; TTM Trial Investigators. Targeted temperature management at 33°C versus 36°C after cardiac arrest. N Engl J Med. 2013 Dec 5;369(23):2197-206. doi: 10.1056/NEJMoa1310519. Epub 2013 Nov 17. PMID: 24237006. |
| 6. | Soar J, Nolan JP Andersen LW, et al. Temperature Management in Adult Cardiac Arrest Consensus on Science with Treatment Recommendations [Internet] Brussels, Belgium: International Liaison Committee on Resuscitation (ILCOR) Advanced Life Support Task Force, 2021 August XX. Available from: http://ilcor.org |
| 7. | Sandroni C, Nolan JP, et al. ERC-ESICM guidelines on temperature control after cardiac arrest in adults. Intensive Care Med. 2022 Jan 28. doi: 10.1007/s00134-022-06620-5. Epub ahead of print. PMID: 35089409. |
| 8. | Hypothermia after Cardiac Arrest Study Group. Mild therapeutic hypothermia to improve the neurologic outcome after cardiac arrest. N Engl J Med. 2002 Feb 21;346(8):549-56. doi: 10.1056/NEJMoa012689. Erratum in: N Engl J Med 2002 May 30;346(22):1756. PMID: 11856793. |
| 9. | Bernard SA, Gray TW, et al. Treatment of comatose survivors of out-of-hospital cardiac arrest with induced hypothermia. N Engl J Med. 2002 Feb 21;346(8):557-63. doi: 10.1056/NEJMoa003289. PMID: 11856794. |
| 10. | Harhay MO, Casey JD, et al. Contemporary strategies to improve clinical trial design for critical care research: insights from the First Critical Care Clinical Trialists Workshop. Intensive Care Med. 2020 May;46(5):930-942. doi: 10.1007/s00134-020-05934-6. Epub 2020 Feb 18. PMID: 32072303; PMCID: PMC7224097. |
| 11. | Nishikimi M, Ogura T, et al. Outcome Related to Level of Targeted Temperature Management in Postcardiac Arrest Syndrome of Low, Moderate, and High Severities: A Nationwide Multicenter Prospective Registry. Crit Care Med. 2021 Aug 1;49(8):e741-e750. doi: 10.1097/CCM.0000000000005025. PMID: 33826582. |
| 12. | Kiguchi T, Okubo M, et al. Out-of-hospital cardiac arrest across the World: First report from the International Liaison Committee on Resuscitation (ILCOR). Resuscitation. 2020 Jul; 152:39-49. doi: 10.1016/j.resuscitation.2020.02.044. Epub 2020 Apr 6. PMID: 32272235. |
| 13. | Callaway CW, Coppler PJ, Faro J, et al. Association of Initial Illness Severity and Outcomes After Cardiac Arrest With Targeted Temperature Management at 36 °C or 33 °C. JAMA Netw Open. 2020;3(7): e208215. doi:10.1001/jamanetworkopen.2020.8215 |
| 14. | Okazaki T, Hifumi T, et al.; Japanese Association for Acute Medicine out-of-hospital cardiac arrest (JAAM-OHCA) registry. Targeted temperature management guided by the severity of hyperlactatemia for out-of-hospital cardiac arrest patients: a post hoc analysis of a nationwide, multicenter prospective registry. Ann Intensive Care. 2019 Nov 19;9(1):127. doi: 10.1186/s13613-019-0603-y. PMID: 31745738; PMCID: PMC6864017. |
| 15. | Taccone FS, Picetti E, Vincent JL. High Quality Targeted Temperature Management (TTM) After Cardiac Arrest. Crit Care. 2020 Jan 6;24(1):6. doi: 10.1186/s13054-019-2721-1. PMID: 31907075; PMCID: PMC6945621. |
| 16. | Kirkegaard H, Søreide E, et al. Targeted Temperature Management for 48 vs 24 Hours and Neurologic Outcome After Out-of-Hospital Cardiac Arrest: A Randomized Clinical Trial. JAMA. 2017 Jul 25;318(4):341-350. doi: 10.1001/jama.2017.8978. PMID: 28742911; PMCID: PMC5541324. |
| 17. | Arrich J, Herkner H, et al. Targeted temperature management after cardiac arrest. A systematic review and meta-analysis of animal studies. Resuscitation. 2021 May; 162:47-55. doi: 10.1016/j.resuscitation.2021.02.002. Epub 2021 Feb 12. PMID: 33582259. |
| 18. | Khera R, Humbert A, et al. Hospital Variation in the Utilization and Implementation of Targeted Temperature Management in Out-of-Hospital Cardiac Arrest. Circ Cardiovasc Qual Outcomes. 2018 Nov;11(11): e004829. doi: 10.1161/CIRCOUTCOMES.118.004829. PMID: 30571336. |
| 19. | Johnson NJ, Danielson KR, et al. Targeted Temperature Management at 33 Versus 36 Degrees: A Retrospective Cohort Study. Crit Care Med. 2020 Mar;48(3):362-369. doi: 10.1097/CCM.0000000000004159. PMID: 31809279. |
| 20. | Bray JE, Stub D, et al. Changing target temperature from 33°C to 36°C in the ICU management of out-of-hospital cardiac arrest: A before and after study. Resuscitation. 2017 Apr; 113:39-43. doi: 10.1016/j.resuscitation.2017.01.016. Epub 2017 Jan 31. PMID: 28159575. |
| 21. | Salter R, Bailey M, et al.; Australian and New Zealand Intensive Care Society Centre for Outcome and Resource Evaluation (ANZICS-CORE). Changes in Temperature Management of Cardiac Arrest Patients Following Publication of the Target Temperature Management Trial. Crit Care Med. 2018 Nov;46(11):1722-1730. doi: 10.1097/CCM.0000000000003339. PMID: 30063490. |
| 22. | Minini A, Annoni F, et al. Which Target Temperature for Post-Anoxic Brain Injury? A Systematic Review from “Real Life” Studies. Brain Sci. 2021 Feb 3;11(2):186. doi: 10.3390/brainsci11020186. PMID: 33546105; PMCID: PMC7913247. |
関連商品

ArcticジェルTMパッド
- Arctic SunTM 5000専用のArcticジェルTMパッド。新生児~成人まで幅広い患者さんに対応

Arctic Sun™ 5000 体温管理システム
- スマートで視認性を強化したタッチパネルを採用
NIRO-200NX 脳酸素モニタ
- 近赤外分光法(NIRS)を用いた脳オキシメータ。2種類の測定原理を用い脳・組織の酸素化・灌流を詳細に表現します。
非侵襲脳酸素モニタ tNIRS-1
- 定量性・再現性に優れたTRS法(時間分解分光法)を応用した新しい臨床用脳酸素モニタです。

Arc Essentia 脳波計
- 急性期の脳機能評価をもっと身近に。NICU、ICU、CCU、救命救急センターでの使用に適した脳波計。
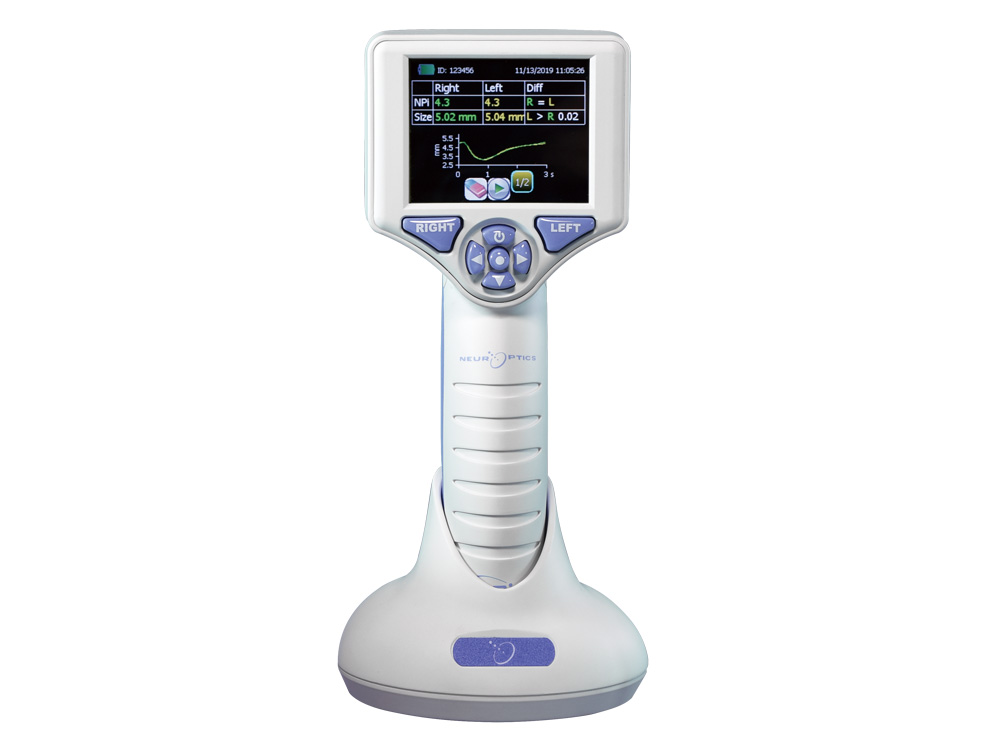
瞳孔記録計 NPi-200
- 瞳孔記録計NPi-200は瞳孔径から瞳孔の対光反射を測定し、客観的に数値化するポータブルな装置です。
関連記事

第24回日本脳低温療法・体温管理学会学術集会 教育講演1「近赤外線分光法NIRSを用いた脳機能モニタリング」ご報告
セミナー情報
第24回日本脳低温療法・体温管理学会学術集会 特別講演「TTM2トライアル、結果と洞察」ご報告
セミナー情報
第48回日本集中治療医学会・学術集会 イブニングセミナー4 ご報告
ユーザーの声
当センターにおけるArctic SunTM 5000 体温管理システムの運用について
兵庫県災害医療センター救急部 井上明彦先生
セミナー情報 
日本臨床麻酔学会 第40回大会 共催セミナー20
「心停止蘇生後患者への体温管理療法と脳神経モニタリング
(TTM and neuro-monitoring in postcardiac arrest patients)」ご報告
新着一覧
イベントスケジュール
保守点検技術講習会スケジュール
現在開催の予定はございません